Din cuprinsul articolului
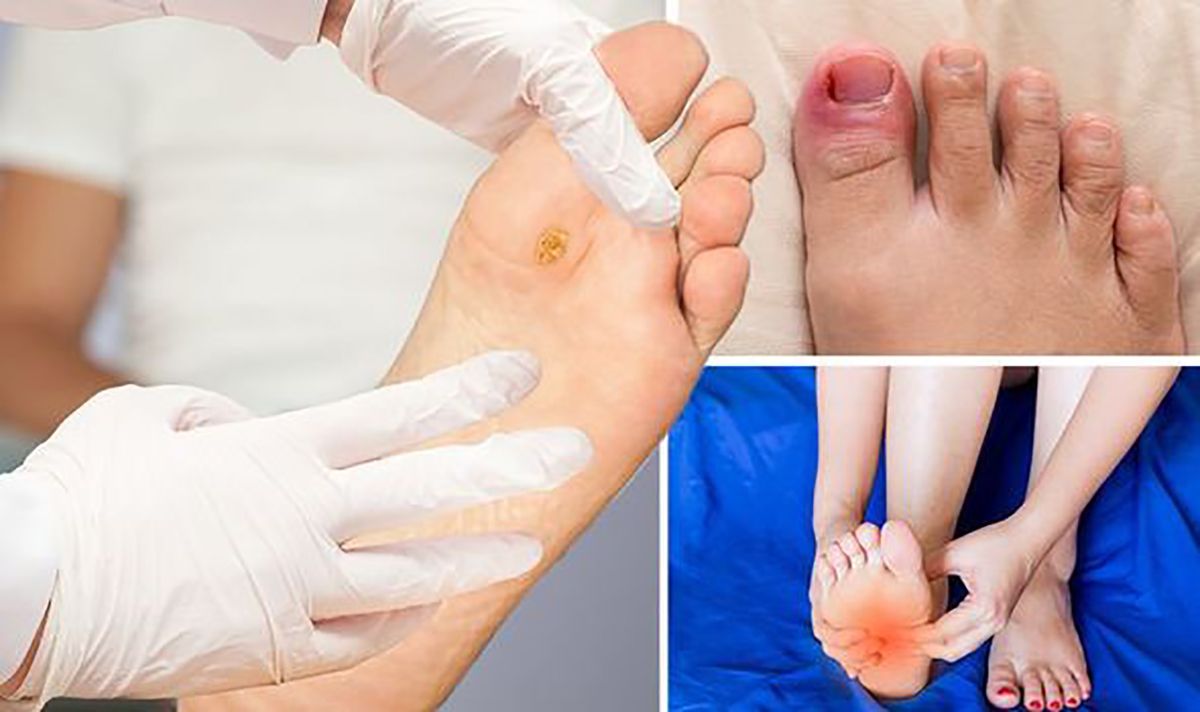
Piciorul diabetic este o afecţiune des întâlnită la persoanele cu diabet, din cauza neuropatiei periferice, iar infecţiile la membrele inferioare sunt şi ele destul de frecvente.
Dr. Mihaela Ion, medic-șef CNAS, declara recent că Programul Național de Diabet a cunoscut un trend ascendent în ultimii trei ani, atât din punct de vedere al finanțării, cât și al pacienților înrolați, ajungând în anul 2022 la peste 1 milion de pacienți diagnosticați.
15% dintre persoanele cu diabet zaharat ajung să dezvolte ulcerații la picioare
15% dintre persoanele diagnosticate cu diabet zaharat ajung să dezvolte ulcerații la picioare, alături de alte complicații. Diversele afecțiuni, o slabă circulație sanguină la nivelul picioarelor, încălțămintea nepotrivită sau tăierea greșită a unghiilor sunt factori de risc pentru apariția celei mai des întalnite complicații invalidante în diabetul zaharat: piciorul diabetic.
Specialiștii estimează că infecțiile piciorului diabetic reprezintă cea mai comună cauză de internare în spital a pacienţilor diabetici şi una din cauzele majore de amputare a membrului inferior.
Studiile au arătat că asocierea terapiei hiperbare în tratamentul piciorului diabetic scade rata amputațiilor și perioada de spitalizare, grăbește vindecarea și reduce incidența infecțiilor cu bacterii rezistente la tratamentul curent cu antibiotice. Eficiența terapiei hiperbare se datorează, printre altele, faptului că oxigenul hiperbaric determină formarea de noi vase de sânge, un proces numit angiogeneză.
Dr. Mihai Băican, medic specialist în medicină hiperabară și ozonoterapie, explică într-un interviu ce soluţii terapeutice există la ora actuală în România pentru această categorie de pacienţi.

Doctorul Zilei: Cât de periculoase sunt infecţiile la piciorul diabetic?
Se estimează că 15% dintre persoanele diagnosticate cu diabet zaharat ajung să dezvolte ulcerații la picioare și că, la fiecare 20 de secunde, un picior este amputat undeva în lume, din cauza diabetului.
Sunt cifre realmente alarmante, însă în stadiile avansate ale piciorului diabetic, cu leziuni și plăgi care nu se vindecă, foarte frecvente la pacienții care nu practică o autodisciplină adecvată, riscul suprainfectării și amuputării este crescut. Odată apărută suprainfectarea, intervine și un alt risc în sensul în care această suprainfectare poate fi cu bacterii rezistente la tratamentul uzual cu antibiotice.
Consecința acestui fapt este, pe de o parte, că plaga nu se va vindeca, și, pe de altă parte, că există riscul major ca această infecție de la nivelul plăgii să se extindă la nivelul întregului corp, să devină o infecție sistemică și în acest fel să ajungem într-un stadiu de sepsis sistemic, o afecțiune amenințătoare pentru viață.
Pentru a preveni evoluția până la stadiul de sepsis sistemic există două variante: vindecarea plăgii sau amputația, care ajunge să pună în pericol viața pacientului chiar și la câțiva ani după intervenție. Un studiu realizat în Marea Britanie a demonstrat că dezvoltarea ulcerului piciorului diabetic este asociată cu o mortalitate de 5% în primele 12 luni și cu o mortalitate de 42% în 5 ani.
Vindecarea plăgii este însă posibilă, fie cu tratament clasic (toaletarea plăgii, administrarea de antibiotic etc.) și uneori poate să se întâmple cu greutate, dar de cele mai multe ori nu se întâmplă, fie cu ajutorul terapiilor complementare, cum ar fi terapia hiperbară, care și-a demonstrat deja eficiența în scăderea ratei de amputații la pacienții cu ulcerul piciorului diabetic.
Oxigenul hiperbaric contribuie categoric la vindecarea și închiderea plăgii, la combaterea infecției și la scăderea perioadei neceare vindecării. Este foarte important să știm că vindecare pe care o obținem cu ajutorul terapiei hiperbare este o vindecare funcțională întrucât țesutul infectat va beneficia de un raport mai bun de sânge, datorită formării de noi vase sanguine la nivelul extremității piciorului.
DZ: Care sunt semnalele de alarmă? La ce trebuie să fie atent un pacient?
Tulburările de sensibilitate, tulburările de culoare, paresteziile, senzația de picioare grele care se întâlnesc mai ales în repaus sunt deosebit de importante și sunt semnale de alarmă. De asemenea, și plăgile de orice fel, zgârieturile ori leziunile mici de la tăiatul unghiilor care încep să se vindece mai greu pentru că nu întotdeauna o leziune se și transformă într-o ulcerație.
Însă atunci când ai o leziune care, să spunem că în mod normal s-ar vindeca într-o săptămână, iar acum constați că la tine se vindecă într-o lună sau la șase sâptămâni și te doare, toate acestea sunt semnale de alarmă, mai ales dacă vin la pachet cu un diabet dezechilibrat (valori mari ale glicemiei, hemoglobină glicozilată crescută etc.) pentru că, în general, acești pacienți sunt pacienții indisciplinați, cei care nu își controlează diabetul din diverse motive. Pacientul care are un diabet echilibrat rareori va ajunge la o complicație care să aibă și o evoluție fulminantă.
DZ: Este necesară spitalizarea pacientului?
Tendința în lume și în România este ca pacientul diabetic să nu mai fie internat, ci să fie tratat ambulator, să i se asigure educația necesară pentru a-și face glicemiile și tratamentele singur.
Dacă vorbim de un pacient cu diabet dezechilibrat, care sigur că mai poate avea și alte complicații și care trebuie investigat suplimentar din punct de vedere al analizelor medicale si al diverselor alte teste medicale, care are o plagă deja infectată, care necesită toaletă zilnică sau intervenție invazivă, cu debridarea plăgii, cu toaletarea plăgii, sigur că acest pacient trebuie internat.
Problema este că nu-și va vindeca această plagă pe parcursul internării. Se creează eventual premisele vindecării, ulterior însă, la externare, pacientul va trebui să păstreze diabetul echilibrat și să trateze ambulator această plagă cu consecințe sau cu prognostic incert, pentru că nu se poate spune cu exactitate dacă lucrurile vor merge în direcția corespunzătoare.
De cele mai multe ori, în primă fază, tratamentul constă în amputarea unei porțiuni a piciorului pentru a opri procesul infecțios după care se reechilibrează pacientul și se reia lupta pentru închiderea plăgii operatorii, care este tot o plagă cu risc de infectare.
Așadar, amputația în sine nu înseamnă rezolvarea problemei. Tocmai de aceea și rata de supraviețuire la 5 ani de zile de la amputare este extrem de redusă, pentru că se îndepărtează o porțiune din membru, dar rămâne tot o ulcerație, o plagă care va trebui vindecată și a cărei tendință va fi să nu se vindece, în condițiile în care și complianța pacientului este și mai scăzută.
DZ: Ce soluţii terapeutice există?
Ca asociere la tratamentul clasic, recomand un tratament personalizat, bazat pe principiile medicinei regenerative, unde putem combina terapia hiperbară, ozonoterapia sau terapia PRP (infiltrații cu plasmă îmbogățită cu trombocite), cu rol în formarea de noi vase de sânge, în combaterea infecției, respectiv în crearea premiselor pentru acoperirea plăgii.
În funcție de istoricul medical al fiecărui pacient, de contraindicații, de posibilități și disponibilitate, putem combina terapiile sau ne putem focusa pe un singur tip de terapie. Spre exemplu, putem folosi local efectul intens bacteriostatic al ozonului și îmbunătățirea răspunsului sistemic cu oxigenul hiperbar. Prin combinarea terapiilor potențăm practic efectul lor. Spre exemplu, atunci când avem o plagă suprainfectată, primordial este combaterea infecției și secundar vindecarea.
Într-o astfel de situație contra cronometru, putem combina ozonoterapia locală, în sac, care acționează ca un bacteriostatic, cu terapia hiperbară care stimulează producerea de noi celule stem și vase de sânge. Terapia PRP o putem folosi atunci când avem plaga curată, neinfectată, pentru a accelera creșterea de calitate a țesutului cutanat care să acopere plaga.
DZ: Care este situaţia în România, ce prevăd ghidurile terapeutice?
Din păcate, încă nu ne regăsim în ghidurile terapeutice din România nici cu terapia hiperbară, nici cu ozonoterapia sau terapia PRP, cu toate că terapia cu oxigen hiperbar este o componentă esențială în tratamentul ulcerațiilor piciorului diabetic.
Citându-l pe Dr. Thomas Serena, fondatorul celui mai mare lanț de centre de medicină hiperbară din America, specializate în tratarea plăgilor, ale cărui protocoale le aplicăm la noi în clinică – “Nu putem vorbi despre tratarea plăgilor fără terapia hiperbară, altfel vom ajunge la amputații”.
DZ: Care sunt serviciile medicale decontate pentru pacienţii cu astfel de complicaţii ale diabetului?
În România putem vorbi momentan despre servicii medicale decontate, precum consultul de specialitate, intervenția chirurgicală, rețeta medicamentoasă și alte investigații de specialitate. Sperăm însă ca, în viitorul apropiat, să putem beneficia inclusiv de terapia hiprbară decontată, așa cum în alte state din lume deja se întâmplă.