Din cuprinsul articolului
Recuperarea după COVID-19. Pacienții și medicii au povestit, din experiența proprie, pentru site-ul medical webmd.com ce presupune recuperarea după COVID-19.
Simptomele au apărut brusc, dar a durat mult timp până să dispară. Akhink Omer, o pacientă în vârstă de 31 de ani, își amintește încă data exactă: 9 martie. Se simțea foarte bine când, dintr-o dată, au apărut febra, diareea, oboseala, tusea, durerile severe în tot corpul și „cea mai gravă durere de cap din viața mea.”
La acel moment, existau doar două cazuri confirmate de COVID-19 în statul ei natal Tennessee.
Până pe 16 martie, starea ei se agravase. „Oboseala era extrem de intensă, iar tusea era atât de severă, încât simțeam că mă sufoc, de parcă cineva mă strângea de gât”, a povestit Omer. În momentul în care a mers la Urgențe avea tensiunea arterială periculos de scăzută, ritmul cardiac era foarte rapid, iar radiografiile toracice au arătat că ambii plămâni erau afectați de pneumonie. Medicii au decis să o interneze și să o testeze pentru SARS-CoV-2, virusul care provoacă COVID-19. Rezultatul a venit la două zile și era pozitiv.
Recuperarea după COVID-19, extrem de anevoioasă
Omer a stat opt zile internată în spital, chinuindu-se să respire. O altă provocare pentru ea a fost să stea izolată, în timp ce personalul medical al spitalului o îngrijea cu o frică vizibilă să stea în aceeași încăpere cu ea. Deși, simptomele i s-au ameliorat suficient pentru a pleca acasă, pe 24 martie, a plecat din spital cu probleme hepatice cauzate probabil de unul din medicamentele primite, nivel scăzute de fier, tuse persistentă cu multă flegmă și slăbiciune continuă. Tânăra a povestit că a tușit săptămâni întregi și a durat mult timp până a reușit să-și reia activitățile normale.
Medicii abia încep să afle ce presupune recuperarea după COVID-19 și dacă lasă sechele pe termen lung pacineților – atât fizic cât și psihic. Medicii încă încearcă să înțeleagă care vor fi efectele pe termen lung asupra sănătății după recuperare, ce efecte se vor rezolva și care vor putea persista.
O gamă largă de efecte asupra sănătății
Medicii subliniază că majoritatea persoanelor care au COVID-19 au șanse să se recupereze fără să rămână cu efecte negative pe termen lung. „În cele mai multe cazuri, peste 80% dintre oameni nu au forme grave ale bolii, așa că majoritatea oamenilor se vor recupera complet”, spune Carlos del Rio, medic specialist în boli infecțioase și profesor de Epidemiologie la Universitatea Emory.
Cu toate acestea, medicii observă o listă din ce în ce mai mare a efectelor COVID-19 asupra sănătății, în afară de problemele respiratorii, inclusiv asupra sistemului digestiv, inimii, rinichilor, ficatului, creierului, nervilor, pielii și vaselor de sânge.
În cazul persoanele cu o formă de boală severă și critică, răspunsul sistemului imunitar exagerat și apariția cheagurilor de sânge pot provoca, de asemenea, o mulțime de daune în tot corpul și pot avea efecte pe termen lung asupra sănătății. Pentru unii, leziunile renale pot necesita dializă pe termen lung, accidentele vasculare cerebrale și cheagurile de sânge pot duce la dizabilități, iar plămânii cicatrizați pot duce la scăderea definitivă a funcției pulmonare.
Tratamentul în sine – indiferent dacă este nevoie de ventilație mecanică, în secțiile de terapie intensivă sau doar de tratament medicamentos – poate provoca, de asemenea, efecte negative de durată. Dacă aceste efecte vor trece cu timpul sau vor persista, rămâne de văzut.
A trebuit să învețe din nou să meargă
Un studiu efectuat pe pacienții internați în Wuhan, China, a scos la iveală că pacienții și-au revenit după o serie de complicații: 42% au avut sepsis, 36% au avut insuficiență respiratorie, 12% au avut insuficiență cardiacă și 7% au avut probleme de coagulare a sângelui. Deși acești pacienți au supraviețuit, nu este clar ce va presupune recuperarea lor.
Gregg Garfield un pacient din California, de 54 de ani, a fost spitalizat timp de 64 de zile, fiind un caz grav de COVID-19. El are leziuni la rinichi, iar plămânii i-au cedat în patru locuri. Bărbatul a fost conectat la ventilator timp de 31 de zile. După externare a trebuit să învețe din nou să meargă și a plecat acasă într-un scaun cu rotile.
Brian Robinson, un pacient în vârstă de 53 de ani, și-a petrecut mult timp conectat la un ventilator mecanic și a suferit de insuficiență renală în cele 42 de zile, cât a fost internat cu COVID-19. Bărbatul din Pennsylvania a trebuit să învețe din nou să vorbească, să înghită, să mănânce și să meargă.
Deși, oricine poate fi în pericol să dezvolte o formă gravă de boală, cei mai expuși riscului par să fie bărbații, persoanele în vârstă și persoanele cu multiple afecțiuni, precum boli de inimă, diabet și obezitate. În SUA și Marea Britanie, studiile au scos la iveală, de asemenea, că grupurile minoritare, în special persoanele afro-americane și cele latino, dezvoltă o formă mai severă. Oamenii de știință continuă să cerceteze ce anume îi face pe oameni mai vulnerabili, inclusiv diferențele de mediu, genetice, de gen, hormoni și chiar intestine.
Funcția hepatică, afectată și la cei cu forme ușoare de COVID-19
Jessie Edwards, doctor, epidemiolog la Universitatea din Carolina de Nord din Chapel Hill, a lucrat cu o echipă de la Universitatea Johns Hopkins și cu cercetători chinezi pentru a studia pacienții cu COVID-19 din Shenzhen, China. Fiecare persoană testată pozitiv a fost izolată într-un spital, indiferent dacă a avut simptome ușoare sau severe.
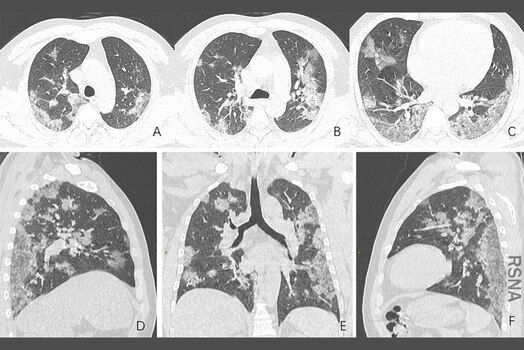
Cercetătorii au descoperit că persoanele cu boală ușoară pot avea analize de laborator sau imagistică modificate, chiar dacă boala nu progresează niciodată către o formă mai severă. Conform studiului Edwards, 47% dintre persoanele care aveau o formă ușoară de boală și 61% dintre pacienții cu formă moderată, au avut rezultate anormale la testele medicale ale funcției hepatice, ceea ce indică leziuni ale ficatului. Un alt studiu de mici dimensiuni a descoperit că 50% dintre persoanele care nu au prezentat simptome, au avut rezultate anormale la testele imagistice indicând leziuni ale plămânilor, chiar dacă nu aveau simptome pulmonare.
Medicii observă, de asemenea, că și copiii sănătoși care ar fi putut avea doar o formă de boală ușoară sau una fără simptome pot avea, la câteva săptămâni după aceea, o afecțiune similară cu boala Kawasaki, numită și Sindromul Multisistem Inflamator Pediatric (PIMS). Această afecțiune se poate datora unui răspuns întârziat al sistemului imunitar care duce la inflamarea mai multor organe, inclusiv ale vaselor de sânge, și poate duce la complicații severe. Deși, majoritatea copiilor se recuperează după boala Kawasaki, aceasta poate provoca leziuni cardiace pe termen lung, iar medicii încă nu știu ce efecte va avea acest nou sindrom.
Recuperarea e privită diferit în funcție de țară
Chiar și recuperarea are definiții diferite pe glob. În Statele Unite, CDC consideră că pacienții sunt recuperați după trei zile de la dispariția febrei și a altor simptome, împreună cu un test negativ pentru virus. Având în vedere deficiențele de testare, CDC și-a actualizat recent recomandările privind extinderea autoizolării de la șapte zile la 10 zile de la apariția simptomelor, pentru a reduce riscul de a transmite virusul, în situațiile în care testele nu sunt disponibile.
În China, definiția recuperării este mai strictă, fiind nevoie de teste de imagistică pulmonară care să arate o scădere a inflamației și de două teste negative consecutive pentru virus în tractul respirator, la cel puțin 24 de ore distanță.
Clinici pentru recuperarea după COVID-19
Dr.Viraj Patel, medic care îngrijește pacienții cu COVID-19 la Montefiore Health Care System din Bronx, spune că furnizorii de servicii medicale au început să înființeze „clinici de externare COVID-19” pentru pacienții care s-au recuperat suficient pentru a părăsi spitalul. „Fiecare instituție își dezvoltă propriul protocol sau politică în acest moment, deoarece nu există date extinse despre ceea ce trebuie să monitorizăm când vine vorba de efecte pe termen lung. … Fără date… ne bazăm pe opinia experților. ”
După ce pacienții sunt externați, cadrele medicale urmăresc telefonic pacienții pentru a se asigura că simptomele lor continuă să se amelioreze. Pacienții sunt, de asemenea, sfătuiți să refacă și să urmărească rezultatele testelor de laborator care au ieșit anormale în spital, cum ar fi testele la rinichi și ficat.
Majoritatea evaluărilor lor se concentrează pe starea respirației și prevenirea apariției cheagurilor de sânge.
Unul dintre centrele de recuperare după COVID-19 din New York a pus la punct protocoale actualizate periodic pentru a se asigura că pacienții rămân în siguranță după externare. Pacienții sunt trimiși acasă cu un spirometru stimulativ (un dispozitiv care măsoară funcția pulmonară); un pulsoximetru (care ajută oamenii să-și monitorizeze nivelul de oxigen din sânge); medicamente anticoagulante; și un apel telefonic de urmărire la fiecare 24 de ore pentru a monitoriza ameliorarea simptomelor și cu un plan rapid în cazul în care simptomele se agravează.
Și sănătatea mentală a pacienților este monitorizată. Cei care se recuperează după externare sau cei care au fost tratați acasă cu forme mai ușoare de COVID-19, caută îngrijire pentru anxietate, stres și frică. „Dintre toate serviciile pe care le oferim, terapia comportamentală este printre cele mai solicitate,” a declarat directorul centrului de recuperare NYU.